胆管がん
胆管について
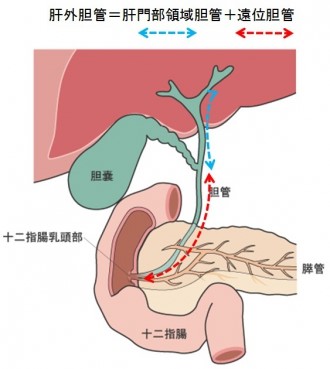
肝臓の細胞でつくられる消化液「胆汁」(脂肪やたんぱく質の消化・吸収に関係します)を、十二指腸に流すルートのことを「胆道」といいます。そしてメインの流れ道である管状の構造を「胆管」と言います。
「胆管」は肝臓内の「肝内胆管」と、肝臓をでてから十二指腸に達するまでの「肝外胆管」にわけられ、さらに「肝外胆管」は、「肝門部領域胆管」と「遠位胆管」に分けられます。また、胆管が十二指腸に開口している部分を特別に「十二指腸乳頭部」と呼んで区別しています。
胆管にできるがんを総称して「胆管がん」といいますが、部位別に
・肝内胆管がん
・肝外胆管がん:肝門部(領域)胆管がん、遠位胆管がん
に分けられます。
肝内胆管がんは肝臓の腫瘍として扱われることが多く、「胆管がん」とは一般的に肝外胆管がんを指します。ここでは胆管がん(肝外胆管がん)について説明します。
「胆管」は肝臓内の「肝内胆管」と、肝臓をでてから十二指腸に達するまでの「肝外胆管」にわけられ、さらに「肝外胆管」は、「肝門部領域胆管」と「遠位胆管」に分けられます。また、胆管が十二指腸に開口している部分を特別に「十二指腸乳頭部」と呼んで区別しています。
胆管にできるがんを総称して「胆管がん」といいますが、部位別に
・肝内胆管がん
・肝外胆管がん:肝門部(領域)胆管がん、遠位胆管がん
に分けられます。
肝内胆管がんは肝臓の腫瘍として扱われることが多く、「胆管がん」とは一般的に肝外胆管がんを指します。ここでは胆管がん(肝外胆管がん)について説明します。
胆管(肝門部胆管・遠位胆管)がんの進行の仕方
胆管がんの進行は大きく分けて、局所進行(癌の発生した場所)と領域リンパ節転移、遠隔転移(離れたリンパ節、臓器への転移)、播種(癌から直接周囲組織に癌細胞がこぼれること)の4つに分類されます。
①局所進行
がんは胆管の一番内側の粘膜から発生します。粘膜にできたがんは、胆管内腔に沿って水平方向に広がったり、粘膜から胆管の外側に向かって進行していきます。胆管の壁を貫いて広がっていった場合には、周囲の臓器(肝臓、血管:肝動脈や門脈など)、神経、膵臓、十二指腸、胃など)へ食い込んでいくこともあります。
また胆管がんでは胆管周囲の神経線維に沿って癌が伸びていくような場合が多く、これを「神経浸潤」と呼びます。この浸潤により、肉眼的にはわからない範囲までがんが広がっていることがよく見られます。
②領域リンパ節転移
リンパ管にがん細胞が侵入し、リンパの流れに沿ってリンパ節に転移をしていきます。がんの周辺のリンパ節は手術で腫瘍と一括して切除が可能であり、「領域リンパ節」と呼ばれていますが、ある程度離れたリンパ節転移は次の「遠隔転移」と同じ扱いとなります。
③遠隔転移
遠隔転移には大きく分けて以下の2つのルートがあります。
④播種
胆管粘膜から発生したがんが外側に進行して、胆管表面(漿膜)へ達し、そこからこぼれて腹腔内へ散らばることです。
①局所進行
がんは胆管の一番内側の粘膜から発生します。粘膜にできたがんは、胆管内腔に沿って水平方向に広がったり、粘膜から胆管の外側に向かって進行していきます。胆管の壁を貫いて広がっていった場合には、周囲の臓器(肝臓、血管:肝動脈や門脈など)、神経、膵臓、十二指腸、胃など)へ食い込んでいくこともあります。
また胆管がんでは胆管周囲の神経線維に沿って癌が伸びていくような場合が多く、これを「神経浸潤」と呼びます。この浸潤により、肉眼的にはわからない範囲までがんが広がっていることがよく見られます。
②領域リンパ節転移
リンパ管にがん細胞が侵入し、リンパの流れに沿ってリンパ節に転移をしていきます。がんの周辺のリンパ節は手術で腫瘍と一括して切除が可能であり、「領域リンパ節」と呼ばれていますが、ある程度離れたリンパ節転移は次の「遠隔転移」と同じ扱いとなります。
③遠隔転移
遠隔転移には大きく分けて以下の2つのルートがあります。
- 遠隔リンパ節転移:リンパ液の流れに乗って近くのリンパ節から遠くへと広がります。
- 血行性転移:血液に乗って他の臓器に転移します。胆管がんの場合、最も多いのは肝臓への転移です。そのほか、肺やその他の臓器へも転移することがあります
④播種
胆管粘膜から発生したがんが外側に進行して、胆管表面(漿膜)へ達し、そこからこぼれて腹腔内へ散らばることです。
胆管がんの病期分類
肝外胆管がんは「胆道癌取扱い規約 第6版(2013年)」内で病期が細かく規定されており、肝門部領域がんは0期~IVB期、遠位胆管がんは0期~IV期に分けられています。
進行度は、手術前、手術時の肉眼所見、手術後の病理検査所見の3段階でそれぞれ判断されますが、最終的には病理検査所見が最も重要です。
進行度は、手術前、手術時の肉眼所見、手術後の病理検査所見の3段階でそれぞれ判断されますが、最終的には病理検査所見が最も重要です。
| 肝門部領域がん | |
| Stage 0~I | がんの広がりが胆管内にとどまり、リンパ節や他の臓器への転移、播種などが認められない状態です。 |
|---|---|
| Stage II | がんが胆管壁外に達しているが、肝臓以外には浸潤しておらず、リンパ節転移のない状態です。 |
| Stage IIIA | がんが片方の門脈あるいは肝動脈に浸潤しているが、リンパ節転移のない状態です。 |
| Stage IIIB | がんが片方の門脈分枝あるいは肝動脈に浸潤しており、近傍の(切除可能な)リンパ節に転移している状態です。 |
| Stage IVA | がんが左右の門脈分枝や肝動脈に浸潤したり、片側の肝内胆管二次分枝とその対側の門脈や肝動脈に浸潤している状態です。 |
| Stage IVB | がんが離れた別の臓器(胆嚢から離れた部位の肝実質、肺、骨、リンパ節等)に転移を認める状態です。 |
| 遠位胆管がん | |
| Stage 0~IA | がんの広がりが胆管内にとどまり、リンパ節や他の臓器への転移、播種などが認められない状態です。 |
|---|---|
| Stage IB | がんが胆管壁外に達しているが、他の臓器には浸潤しておらず、リンパ節転移のない状態です。 |
| Stage IIA | がんが周囲臓器(胆嚢、肝臓、膵臓、十二指腸等)や静脈系の大血管(門脈本幹、上腸間膜静脈、下大静脈)に浸潤しているが、リンパ節転移のない状態です。 |
| Stage IIB | がんの本体はStage IIAまでの状態で、近傍の(切除可能な)リンパ節に転移している状態です。 |
| Stage III | がんが主要な動脈(総肝動脈、腹腔動脈、上腸間膜動脈)に浸潤している状態です。 |
| Stage IV | がんが離れた別の臓器(胆嚢から離れた部位の肝実質、肺、骨、リンパ節等)に転移を認める状態です。 |
胆管がんの症状
全身倦怠感、食欲不振、上腹部痛などが見られますが、初期の段階では症状がはっきりしないことも多くみられます。
ある程度がんが大きくなると、胆管の内腔が狭くなり、胆汁の流れが滞ってその成分が全身に蓄積し、皮膚や眼球結膜などが黄色くなる「閉塞性黄疸」や、発熱、体重減少が出てきます。
ある程度がんが大きくなると、胆管の内腔が狭くなり、胆汁の流れが滞ってその成分が全身に蓄積し、皮膚や眼球結膜などが黄色くなる「閉塞性黄疸」や、発熱、体重減少が出てきます。
胆管がんの診断
胆管がんが疑われた場合、以下の検査を施行します。ただし、発症時にはほとんどの患者さんがStage III以上であることが多く、がんであるかどうかと、病巣の広がりを並行して調べることがほとんどです。
| 採血 | 腫瘍マーカー(CEA、CA19-9、DUPAN2など) |
|---|---|
| 画像検査 | 腹部超音波検査、腹部CT検査、腹部MRI検査(MRCP)等 |
| 内視鏡を用いた検査 | 経内視鏡的胆道造影(ERC)、経内視鏡的胆道鏡、経内視鏡的胆道超音波(IDUS)等 |
当科での胆管がんに対する治療
がんの治療には、一般的に
1. 外科的切除(手術)
2. 抗がん剤による治療(化学療法)
3. 放射線治療
の3つがあります。
胆管がんの場合、化学療法や放射線治療単独の治療のみでは根治的治療(完全にがんを治すことを意図した治療)は難しいとされており、まずは外科的切除を中心とした治療を考えます。
当科では胆管がんに対する根治療法の中心である外科的切除を積極的に行っており、全身状態の細かい評価結果から、安全に手術が完遂できると判断した場合、根治切除を目指して必要十分な切除・再建を施行します。
胆管がんは、その位置や伸展形式から以下のごとく切除術式が異なります。
1. 外科的切除(手術)
2. 抗がん剤による治療(化学療法)
3. 放射線治療
の3つがあります。
胆管がんの場合、化学療法や放射線治療単独の治療のみでは根治的治療(完全にがんを治すことを意図した治療)は難しいとされており、まずは外科的切除を中心とした治療を考えます。
当科では胆管がんに対する根治療法の中心である外科的切除を積極的に行っており、全身状態の細かい評価結果から、安全に手術が完遂できると判断した場合、根治切除を目指して必要十分な切除・再建を施行します。
胆管がんは、その位置や伸展形式から以下のごとく切除術式が異なります。
| 肝門部領域胆管がん | 肝切除および肝外胆管切除→胆管空腸吻合術など |
|---|---|
| 遠位胆管がん | 膵頭十二指腸切除術 |
また、血管に浸潤がある場合には上記に加えてそれらの合併切除→再建も必要になります。
これらの手術は比較的難易度が高く、合併症の多い手術として知られていましたが、現在では安全性が高まり、重篤な合併症は、徐々に減少しています。当科は、2011年から日本肝胆膵外科学会で発足した高度技能専門医制度のビデオ審査に合格した専門医が常勤しており、肝臓、胆道、膵臓の難易度の高い手術を重篤な合併症なく安全に施行できています。
切除の際には、術中に病理検査を施行して(術中迅速病理診断)、がんの取り残しのないように努めます。
また、切除した病巣の広がりを検討し、完全切除できていても、術後に化学療法や放射線療法を追加することもしばしばあります。
これらの手術は比較的難易度が高く、合併症の多い手術として知られていましたが、現在では安全性が高まり、重篤な合併症は、徐々に減少しています。当科は、2011年から日本肝胆膵外科学会で発足した高度技能専門医制度のビデオ審査に合格した専門医が常勤しており、肝臓、胆道、膵臓の難易度の高い手術を重篤な合併症なく安全に施行できています。
切除の際には、術中に病理検査を施行して(術中迅速病理診断)、がんの取り残しのないように努めます。
また、切除した病巣の広がりを検討し、完全切除できていても、術後に化学療法や放射線療法を追加することもしばしばあります。

